Menu
"*" geeft vereiste velden aan
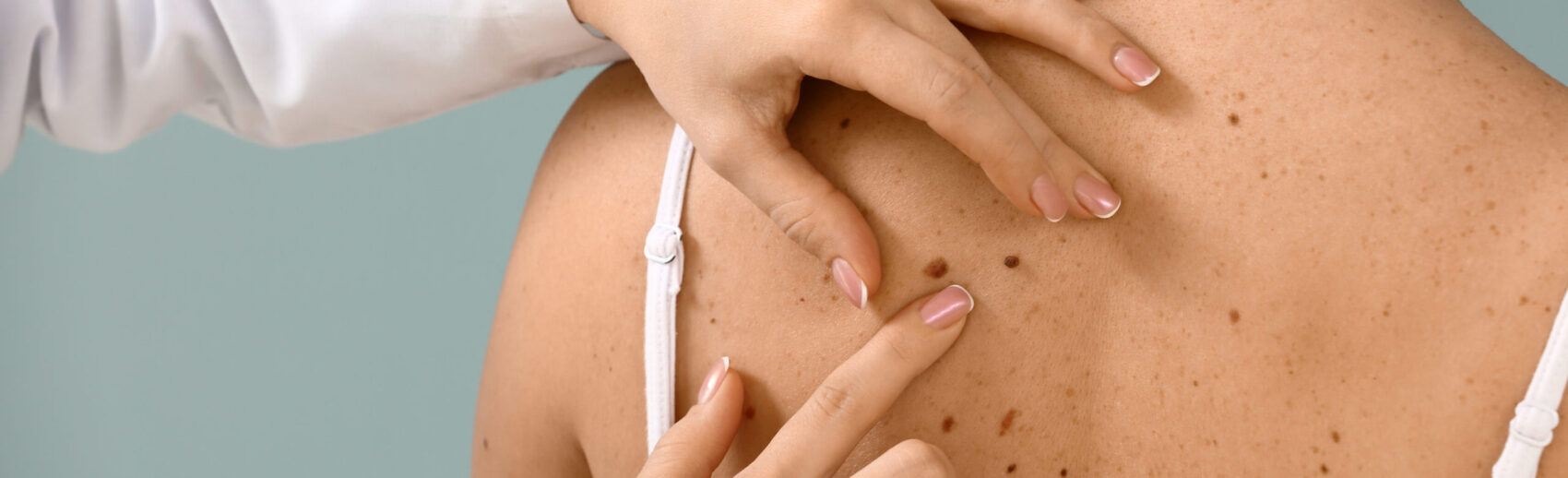
Een melanoom is een vorm van huidkanker, waarbij een aantal pigmentcellen zijn veranderd in kankercellen. De kanker manifesteert zich als een moedervlek met een onregelmatige vorm en kleur die makkelijk vergroot en/of bloedt. Wordt de diagnose vroeg gesteld dan is er 98% overlevingskans. In elk geval moet het letsel onmiddellijk weggehaald worden, vaak in combinatie met chemotherapie.
Als kankercellen via het lymfevocht of bloed op andere plekken in het lichaam terechtkomen, spreekt men van uitzaaiingen of metastases. Zaait het melanoom uit, dan is dat meestal eerst naar de lymfeklieren in de buurt van het melanoom.
Als er uitzaaiingen zijn, is de prognose wat betreft de overlevingskans meestal minder goed.
Meer weten:
Er zijn verschillende risicofactoren die melanoom bevorderen. De belangrijkste is blootstelling aan uv-straling van de zon en zonnebanken.
Om het risisco op een melanoom te verkleinen is het beperken van blootstelling aan uv-straling de beste optie.
Hou rekening met de uv-index. Is die gelijk aan of hoger dan 3, neem dan de volgende basistips ter harte: blijf zoveel mogelijk in de schaduw, draag kleding die je huid zo weinig mogelijk aan zonlicht blootstelt, gebruik zonnecrème met een hoge beschermingsfactor.
Preventieve maatregelen om het risico op melanoom te verminderen:
Behoor je tot een risicogroep? Vertoont je huid verdachte moedervlekken of een wondje dat niet geneest? Praat er dan met je huisarts over.
Een melanoom kan zich vormen op een moedervlek of ergens op de huid waar zich geen moedervlek bevond. Verschijnt er bij volwassenen een nieuwe pigmentvlek of verandert er een bestaande moedervlek, dan raadpleeg je best je huisarts.
Let op deze waarschuwingssignalen:
Een melanoom heeft niet per se een donkere kleur. Soms vormen kwaadaardige pigmentcellen geen pigment meer. In ongeveer 5% van de gevallen is het melanoom niet gekleurd. Deze zeldzame soort wordt een ‘amelanotisch’ melanoom. Omdat ze niet de gebruikelijke kenmerken vertonen, worden ze vaak als goedaardig aanzien.
Als je naar je huisarts gaat omdat je een of meer van de hierboven beschreven symptomen hebt en er een vermoeden is van huidkanker, word je doorverwezen naar een specialist, meestal een dermatoloog of soms een chirurg.
Huidkanker wordt niet systematisch gescreend bij de bevolking. Maar individuele screening kan zin hebben bij mensen met een groot risico.
Mensen die geen groot risico op een melanoom hebben, wordt aangeraden regelmatig een zelfonderzoek van de huid uit te voeren om een mogelijke kwaardaardige pigmentvlek te ontdekken.
Als je symptomen van een melanoom hebt, zal je huisarts of de dermatoloog naar wie je bent doorverwezen, diagnostische tests voorschrijven.
Wordt na deze tests kanker vastgesteld, dan volgt er een aanvullend onderzoek om de exacte aard en omvang van de aandoening te bepalen. Deze informatie is essentieel om de best mogelijke behandelingen te kiezen.
Meer weten over de diagnostische tests voor melanoom:
Bij elk geval van kanker stelt een multidisciplinair medisch team van specialisten de best mogelijke behandelmethode vast. Welke behandeling wordt gekozen, hangt af van het kankertype en het stadium waarin de kanker zich bevindt, maar ook van de algemene gezondheidstoestand van de patiënt en, in de mate van het mogelijke, zijn of haar voorkeur.
De belangrijkste behandelingen:
Tijdens alle stadia van de behandeling en bij het streven naar een blijvend herstel staat de levenskwaliteit van de patiënt op lange termijn voorop.
Dat geldt ook op korte en middellange termijn zodra de ziekte chronisch wordt. In het stadium van de palliatieve zorg, wanneer de ziekte niet meer onder controle te krijgen is, heeft levenskwaliteit absolute prioriteit.
In al deze gevallen zet het medisch team al zijn knowhow in om de levenskwaliteit zo goed mogelijk te bewaken.
Het doel van elke behandeling is om kankercellen te vernietigen. Helaas kunnen hierbij ook gezonde cellen worden beschadigd en bijwerkingen worden veroorzaakt. Deze bijwerkingen kunnen sterk van elkaar verschillen, afhankelijk van de behandeling en de patiënt.
We raden je aan om je arts te vragen welke bijwerkingen je kunt verwachten en waarop je moet letten.
De oncologisch zorgcoördinator is een verpleegkundige, gespecialiseerd in kanker, die zorgt voor de praktische uitvoering van de door het multidisciplinair team voorgeschreven behandeling en die de patiënt de hele duur van zijn of haar zorgtraject in het ziekenhuis begeleidt.
Tijdens je behandeling is de oncologisch zorgcoördinator je belangrijkste aanspreekpunt. Hij of zij maakt integraal deel uit van je zorgteam, woont al je consultaties bij en coördineert al je afspraken. Je zorgcoördinator is makkelijk bereikbaar, telefonisch of via e-mail, om je vragen te beantwoorden.
Na de behandeling is het belangrijk dat je gezondheidstoestand wordt opgevolgd. Je krijgt een persoonlijk schema van consultaties en aanvullende onderzoeken (bloedonderzoek, beeldvorming…). Die gebeuren in het begin op regelmatige basis, maar vervolgens geleidelijk minder frequent. Als er tussen twee controles nieuwe aandoeningen of symptomen optreden, is het belangrijk zo snel mogelijk je arts op de hoogte te brengen.
Ondanks alle uitgevoerde onderzoeken zijn regelmatige controleonderzoeken noodzakelijk omdat het mogelijk is dat sommige kankercellen hebben overleefd en eventueel andere organen zijn binnengedrongen. Het risico op uitzaaiingen is des te groter naarmate het melanoom op het moment van diagnose omvangrijker is. Het doel van de controleonderzoeken is snel een eventueel herval te kunnen ontdekken en te behandelen.
Tijdens de onderzoeken controleert de arts of de omliggende lymfeklieren bij de tumor niet in volume zijn toegenomen. Als dat het geval is, is een nieuwe behandeling nodig om nog meer metastases te voorkomen.
Bij het controleonderzoek worden ook het litteken en het gebied tussen het litteken en de omliggende lymfeklieren onderzocht. Zo kunnen eventuele metastasen worden gedetecteerd.
Is er een melanoom vastgesteld, dan wordt er een regelmatige controle van de hele huid aangeraden. Het risico op een nieuw melanoom is dan immers verhoogd. Het is van belang eventuele veranderingen die jezelf opmerkt, te melden aan de specialist.
Remissie betekent een vermindering of volledige verdwijning van tekenen die wijzen op de aanwezigheid van kanker. Als alle symptomen zijn verdwenen, is er sprake van volledige remissie. Dat betekent niet noodzakelijk dat de aandoening volledig en permanent voorbij is. Mogelijk hebben sommige kankercellen het overleefd en zijn ze te klein om te worden gedetecteerd. Maar ze kunnen wel het begin zijn van een toekomstige herval. Pas als er nog een extra periode is overbrugd, waarbij medische onderzoeken geen enkele afwijking of kankercel meer kunnen detecteren, is er sprake van genezing. De duur van deze periode hangt af van het kankertype.
Gemiddeld duurt het vijf jaar voor een kankerpatiënt die geen behandeling meer nodig heeft, genezen wordt verklaard. Maar voor sommige kankertypes duurt het minder lang, terwijl er in zeldzame gevallen na vijf jaar toch nog herval mogelijk is. De algemene regel is dat hoe langer een remissie duurt, hoe groter de kans wordt op blijvende genezing.
Melanoom is de 6e meest voorkomende kanker in België .
In 2021, zijn 337 personen overleden ten gevolge van deze kanker in België.
Deze cijfers zijn gemiddelden. De individuele prognose hangt af van het stadium waarin de ziekte zich bevindt bij diagnose.

Professionele medewerkers beantwoorden je vragen